Calendrier scientifique – Août 2022
Cas rare de néoplasme à cellules dendritiques plasmacytoïdes blastiques (BPDCN)
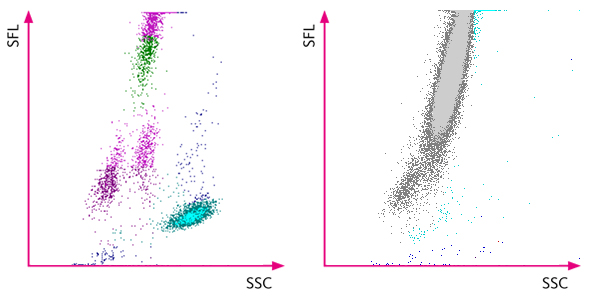
Comment la série XN indique-t-elle une présence potentielle de cellules malignes du canal WDF ?
Atypical Lympho?
Blasts/Abn Lympho?
IG present
Abn Lympho?
Congratulations!
That's the correct answer!
Sorry! That´s not completely correct!
Please try again
Sorry! That's not the correct answer!
Please try again
Notice
Please select at least one answer
Informations patient
Initialement, le patient s’est présenté avec différentes lésions cutanées isolées – un nodule à croissance rapide sur le bras gauche et trois lésions dans le dos. L'examen histopathologique a montré un profil morphologique et immunohistochimique correspondant parfaitement à un « néoplasme à cellules dendritiques plasmacytoïdes blastiques ». Le schéma thérapeutique de ce patient comprenait une radiothérapie qui a entraîné une réduction des lésions cutanées et a été suivie d'une chimiothérapie et d'un médicament antifongique pendant encore six semaines. La formule sanguine complète a montré des résultats numériques assez normaux par la suite, mais a également démontré des anomalies morphologiques dans le scattergramme WDF.
Seulement quatre mois plus tard, lors d'un suivi, les résultats d'analyse ont montré une nette augmentation du nombre de globules blancs avec présence de blastose. Un traitement palliatif a alors été mis en place en raison de l'aggravation de l’état du patient et de l'agressivité de la maladie.
Interprétation des résultats
Lors d'un suivi à la mi-juin, la formule sanguine complète a montré des résultats normaux pour les GB (5,98 x 10³/µl), les GR (4,13 x 106/µl), Hb (13,1 g/dl) et PLT (156 x 10³/µl).
Cependant, une répartition anormale des globules blancs dans le scattergramme WDF a été observée, et l'analyseur XN l'a indiquée par une alerte « Blasts? » [Blastes ?] et « Abn Lympho? » [Lympho anorm. ?]. L'examen manuel ultérieur des frottis a révélé la présence de blastes.
Dans le cadre d'un suivi début octobre, les résultats d'analyse ont montré une nette augmentation du nombre de globules blancs (70,80 x 10³/µl) avec présence de blastose, anémie (GR 1,89 x 106/µl, Hb 5,9 g/dl) et thrombocytopénie sévère (PLT&F 14 x 10³/µl).
Références
[1] Swerdlow SH et al. (2017): WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues. 4th ed. International Agency for Research on Cancer; Lyon, France.
[2] Pagano L et al. (2016): Blastic plasmacytoid dendritic cell neoplasm: diagnostic criteria and therapeutical approaches. Br J Haematol. 174(2): 188–202.
[3] Brunetti L et al. (2017): Blastic plasmacytoid dendritic cell neoplasm and chronic myelomonocytic leukemia: a shared clonal origin. Leukemia. 31: 1238–1240.
[4] Wang W et al. (2015): Blastic plasmacytoid dendritic cell neoplasm: A case report.
Oncol Lett. 9: 1388–1392.
[5] Laribi K et al. (2020): Blastic plasmacytoid dendritic cell neoplasms: results of an international survey on 398 adult patients. Blood Adv. 4(19): 4838-4848.
Informations scientifiques
Le néoplasme blastique des cellules dendritiques plasmacytoïdes (BPDCN) est une hémopathie maligne rare dérivée des précurseurs des cellules dendritiques plasmacytoïdes, se comportant comme une leucémie aiguë. Au départ, on pensait qu'il s'agissait d'une sorte de lymphome cutané dérivé des lymphocytes. Cependant, depuis 2008, l'Organisation mondiale de la santé classe le BPDCN comme une maladie distincte dans le groupe des néoplasmes myéloïdes [1].
Il n'existe pas d'études formelles sur l'incidence des BPDCN dans la population générale en raison de l'absence de critères de définition précis avant la classification de 2008 et de la nomenclature en constante évolution. La maladie peut toucher toutes les tranches d'âge mais survient généralement chez les patients âgés, principalement de sexe masculin. L'étiologie est inconnue à ce jour et aucune prédisposition génétique ni aucun facteur environnemental causal n'est identifié pour le moment [2]. Des résultats ont été rapportés, suggérant que le BPDCN et la leucémie myélomonocytaire chronique (LMMC) partagent la même origine clonale [3]. Cela va de pair avec les antécédents d'hémopathies malignes, par ex. MDS, LCM, LMMC et LMA, dont ont également souffert de 10 % à 20 % environ des patients atteints de BPDCN [2, 5].
Dans une large mesure, les patients atteint de BPDCN présentent une atteinte cutanée sous la forme de lésions, par ex. nodules, plaques ou filtrats semblables à des ecchymoses. En effet, ce sont souvent ces lésions cutanées qui incitent les patients à consulter un médecin [2].
Un diagnostic de BPDCN repose généralement sur des examens histopathologiques et immuno-histochimiques. En général, le diagnostic du BPDCN ne peut être posé que lorsque les cellules tumorales présentent une morphologie blastique, un immunophénotype CD4+ / CD56+ / CD123+ et une négativité pour les marqueurs spécifiques de la lignée [4, 5]. L’implication de la moelle osseuse s’accompagne de thrombocytopénie, de neutropénie et d'anémie, des résultats alors courants dans l'analyse de sang au même titre que l'hyperleucocytose et la blastose. Les blastes circulants peuvent être examinés morphologiquement dans le frottis sanguin et revêtent souvent une apparence monomorphe, peu différenciée et de taille intermédiaire.
L'évolution clinique du BPDCN est très agressive avec une médiane de survie globale allant de 12 à 16 mois [2]. Considérant que le meilleur traitement n'est pas encore défini, la maladie peut être considérée comme très grave avec un mauvais pronostic. L'ablation chirurgicale initiale des lésions cutanées, suivie d'une radiothérapie conventionnelle, ne semble montrer son efficacité que pendant 6 à 9 mois avant l’apparition d'une rechute systémique. Par conséquent, les options reposant sur une chimiothérapie sont généralement privilégiées. Néanmoins, les chimiothérapies intensives conventionnelles, normalement administrées pour d'autres types de leucémies agressives, ne semblent pas suffisantes pour guérir le BPDCN et assurer des rémissions à long terme. Pour les patients plus jeunes, connus pour une progression moins agressive de la maladie, une chance d'amélioration significative de la survie est donnée avec la greffe allogénique de cellules souches hématopoïétiques (GCSH), en particulier lorsqu'elle est réalisée en première rémission. Selon certaines preuves, des patients spécifiques pourraient également bénéficier d'une GCSH autologue mais, à ce jour, nous disposons de moins de données empiriques [2, 5].
Les options thérapeutiques ciblées pour le BPDCN en sont actuellement aux premières phases d'essais cliniques, mais montrent une efficacité prometteuse. Toutefois, il est nécessaire de recueillir davantage de preuves. En vue d’améliorer les résultats pour les patients, chaque établissement traitant est tenu d'établir et de suivre une approche thérapeutique adaptée tenant compte de l'âge, du sexe et des comorbidités [2, 3].